Понижены тромбоциты в крови. Общие сведения
- Понижены тромбоциты в крови. Общие сведения
- Тромбоциты понижены, как повысить. Тромбоцитопения
- Как повысить тромбоциты форум. Тромбоцитарные нарушения на фоне приема лекарственных препаратов
- Низкие тромбоциты у женщины. Продуктивные тромбоцитопении
- Тромбоцитопения это рак. Тромбоцитопения
- Тромбоциты понижены при ковиде. Риск тромбоцитопении и тромбоэмболии после вакцинации от Covid-19 и после перенесенного заболевания
- Тромбоциты понижены причины. Причины снижения тромбоцитов в крови
Понижены тромбоциты в крови. Общие сведения
Тромбоциты – гранулоцитарные клетки крови без ядра двояковыгнутой формы, образующиеся из плазматических клеток костного мозга. Они представлены разными формами – юными, взрослыми и зрелыми. Диаметр прямо пропорционален возрасту: 2-4 мкм. Тромбоциты содержат гранулы, которые создают белки свертывания крови, литические ферменты, фосфатазу и катепсин, создают серотонин, ионы кальция и АТФ, содержат лизосомные ферменты.
Одной из наиважнейших функций кровяных пластинок является участие в свертывании крови (первичный гемостаз).
Тромбоциты связывают факторы свертывания, уплотняя тромбы. Как правило, в неактивном состоянии при повреждении стенки сосуда тромбоциты направляются к зоне повреждения. Благодаря ложноножкам, находящимся на поверхности тела, они скрепляются между собой и сосудистой стенкой, образуют тромб, который является прекрасным барьером для кровотечения. В активном состоянии тромбоциты способны изменять форму тела, в связи с чем они увеличивают свою площадь, и это позволяет им полностью закрыть повреждение.
Кроме того, тромбоциты способны защитить организм от чужеродных тел, ловя с помощью ложноножек, а затем переваривая при помощи фермента лизоцина, образующегося из тромбоцитарных факторов (тромбина, тромбоксана), из гранул тромбоцита. Таким образом, тромбоциты важны для иммунного ответа, являясь клетками-«убийцами» для чужеродных агентов, попадающих в организм.
Кровяные пластинки служат местом депо серотонина, оказывая противоопухолевое и радиозащитное действие.
Таким образом, нарушение количества тромбоцитов ведет к угнетению их функций, это непременно приводит к нарушению деятельности организма и влечет за собой негативную симптоматику.
Тромбоциты понижены, как повысить. Тромбоцитопения

Речь пойдет о нарушении гемостаза, точнее, его тромбоцитарного звена, которое характеризуется тем, что количество тромбоцитов в единице объема крови снижается.
Возникает:
- Высокая кровоточивость из кожи и слизистых;
- Образуются синяки и геморрагическая сыпь;
- Кровотечения.
Для того, чтобы проблему устранить, необходимо прибегнуть к медикаментозной терапии, спленэктомии, экстракорпоральному очищению крови.
Почему проявляются патологии
Все причины патологий делят на две группы:
- Врожденные;
- Приобретенные.
Если патология врожденная, то она представляет собой часть синдромов наследственного характера, например, синдрома Вискота-Олдрича.
При развитии патологии в этих случаях, как правило, происходят и изменения тромбоцитов качественного характера.
Причины патологии приобретенной довольно многообразны: лимфомы, саркоидоз, портальная гипертензия, туберкулез селезенки, алкоголизм и т.д.
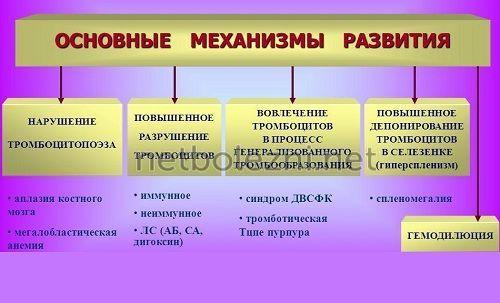
В наиболее значительную группу входят патологии, причиной которых является повышенное разрушение тромбоцитов. Причем они развиваются как вследствие механического разрушения тромбоцитов, так и при иммунном компоненте.
- Патология аллоиммунная провоцируется трансфузией крови иной группы;
- Патология трансиммунная возникает вследствие того, что к плоду через плаценту проникают материнские антитела;
- Патология аутоиммунная – следствие выработки антител к собственным неизмененным антигенам;
- Патология гетероиммунная возникает в связи с тем, что антитела выступают против чужеродных антигенов, которые фиксируются на поверхности тромбоцитов.
- Патология лекарственно-индуцированная – следствие приема седататиков, препаратов антибактериальных либо сульфаниламидных, некоторых иных.
Отметим, что некоторое снижение количества тромбоцитов может стать причиной вакцинации либо инфекций вирусного характера.
Патологии, возникшие из-за дефицита тромбоцитов, имеют свое развитие при недостаточном количестве стволовых клеток, возникает тромбоцитопения. На это состояние может повлиять:
- Апластическая анемия;
- Лейкоз;
- Миелофиброз;
- Наличие метастазов в костном мозге;
- Химиотерапевтическое лечение, некоторые иные вещи.
Существуют показатели тяжести тромбоцитопении:
- Первая стадия(гемостаз удовлетворительный). При ней количество тромбоцитов 150-50х109/л;
- Вторая стадия (резкое снижение показателя – 50-20 х109/л). Это может быть результатом небольшой травмы, ставшей причиной внутрикожных кровоизлияний либо длительного кровотечения из ран;
- Стадия третья (показатель тромбоцитов минимален – 20х109/л). Здесь стоит ожидать спонтанных внутренних кровотечений.
Ниже поговорим о тромбоцитопении, проявляющейся умеренно, резко и выражено.
Причины умеренной тромбоцитопении
- Чрезмерное употребление алкоголя;
- Период беременности;
- Печеночные патологии;
- Применение ряда медицинских препаратов;
- ДВС-синдром;
- Красная волчанка и васкулиты системного характера;
- Сердечная недостаточность;
- Последствия лучевой терапии.
Причины резкой тромбоцитопении
- Красная волчанка системного характера;
- Значительный ДВС-синдром;
- Лейкоз острого характера;
- Гемолитическое заболевание новорожденного.
Причины выраженной тромбоцитопении
- Лучевая болезнь острого характера;
- Передозировка цитостатических препаратов;
- Тяжелое течение лейкоза острого характера.
Симптоматика
Проявления тромбоцитопении целиком зависят от основного заболевания, однако об общих признаках стоит поговорить. Среди них:
- Необъяснимо появляются на коже синяки;
- Кровь медленно останавливается в местах порезов;
- Часто кровь идет носом;
- Слизистая рта кровоточит;
- Повышается риск внутренних кровотечений;
- Существует опасность кровоизлияния в мозг.
Как только общие симптомы появились, необходимо обратиться к врачу. Тромбоцитопению лечат в большинстве случаев амбулаторно.
Если же патология носит выраженный характер, больного требуется поместить в палату интенсивной терапии. Сама лечебная тактика обусловлена основным заболеванием.
Диагностические мероприятия
Любая повышенная кровоточивость – повод посетить гематолога. Врач назначит необходимые исследования. Среди которых:
- Общий анализ крови;
- Гемостазиограмма;
- Ультразвуковое исследование;
- Рентгенография;
- Иммуноферментный анализ крови.
Последние анализы показаны при необходимости, это уже решает врач.
Патология при раковых заболеваниях
Тромбоцитопения очень распространена у больных раком. Это не случайно, конечно, химиотерапия и терапия лучевая становятся причиной ее появления. Часть препаратов губительно действуют на тромбоциты.
С другой стороны, причиной патологии могут стать некоторые виды раковых заболеваний, например, лимфома.
При возникновении у пациента патологии, при которой уровень тромбоцитов падает, врач обязан рассмотреть все варианты причин, даже не связанных с онкологическим лечением.
Как повысить тромбоциты форум. Тромбоцитарные нарушения на фоне приема лекарственных препаратов
Тромбоциты (кровяные пластинки) – одно из важнейших звеньев свертывающей системы крови. Собираясь и склеиваясь между собой в плотный сгусток на месте нарушения целостности сосуда, они предотвращают опасные для организма кровопотери. Снижение их количества в крови – тромбоцитопения, и/или их функциональная неполноценность – тромбоцитопатии приводят к нарушению гемостаза различной степени выраженности, от легкой кровоточивости до жизнеугрожающих состояний.
Существует целый ряд первичных, как правило, наследственных форм тромбоцитарных нарушений, они также могут развиваться и вторично, вследствие заболеваний – гемобластозов, аутоиммунных и инфекционных патологий, болезней печени и почек, разнообразных интоксикаций, как осложнение гемотрансфузий и многих других причин.
Особую группу составляют нарушения, развивающиеся на фоне приема определенных лекарственных средств. Так, к патологии тромбоцитов может приводить применение следующих фармпрепаратов:
- ацетилсалициловая кислота (аспирин) и некоторые другие нестероидные противовоспалительные препараты (НПВП), производные хинина;
- препараты золота;
- бета-адреноблокаторы;
- гепарин, дипиридамол;
- некоторые антибиотики, сульфаниламиды;
- транквилизаторы, антидепрессанты;
- антигистаминные средства;
- цитостатики и мн. др.
Симптомы
Признаки тромбоцитарных нарушений в первую очередь проявляются в виде так называемого геморрагического синдрома, который в данном случае приобретает некоторые специфические отличия.
Основные симптомы:
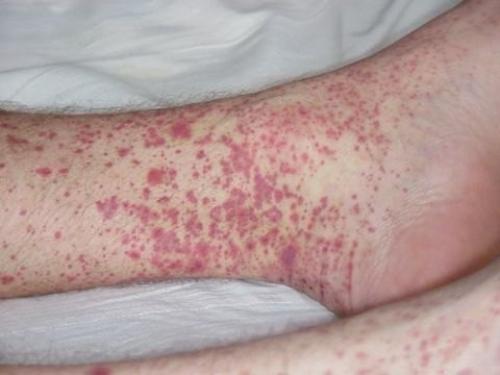
- возможное появление мелкоточечной сыпи, так называемые петехии – пятна пурпурного цвета до 3 мм в диаметре;
- экхимозы – кровоизлияния в кожу и слизистые оболочки;
- спонтанно возникающие кровотечения – носовые, из десен, необычно длительные и обильные менструации и т.п.;
- длительные кровотечения даже после небольших травм (например, удаление зуба).
Диагностика
Для диагностики тромбоцитарных нарушений необходимы:
- консультация гематолога – расспрос (жалобы, анамнез, наследственные особенности, подробно – о принимаемых препаратах), осмотр;
- функциональные тесты (определение времени капиллярного кровотечения, времени свертывания);
- лабораторная диагностика:
- общеклинический анализ крови, причем подсчет тромбоцитов должен осуществляться в ручном режиме;
- изучение морфологии тромбоцитов, в т.ч. под электронным микроскопом;
- определение времени жизни тромбоцитов;
- оптическая агрегометрия, оценка реакции освобождения тромбоцитарных факторов;
- определение уровня сывороточных антител;
- аспирация или трепанобиопсия костного мозга и др. методы.
лечение
в острых случаях, при критическом снижении числа тромбоцитов и/или массивных кровотечениях лечение проводится в стационаре. в первую очередь необходимо определить препарат, вызвавший нарушение, и прекратить его прием. как правило, ситуация при этом должна нормализоваться в течение ближайших 10 суток.Для ликвидации последствий используются:
- введение прокоагулянтов, антифибринолитических препаратов; плазмаферез;
- при необходимости – вливания препаратов крови (тромбоцитарная масса, фибриноген, тромбин);
- симптоматические средства, нормализующие реологические свойства крови; применение гормональных средств (кортикостероиды) и др.
Если вам необходима консультация гематолога вы можете позвонить нам по телефону + 7 (495) 540-46-56 .
Наши врачи всегда открыты для общения с пациентами - внимательно вас выслушивают, охотно ответят на все возникшие вопросы, подробно объяснят ход предстоящего лечения и процедур, подберут самые эффективные терапевтические схемы и не назначат лечение «на всякий случай».
Низкие тромбоциты у женщины. Продуктивные тромбоцитопении
Их тоже вызывает огромный список причин и факторов самого разного происхождения. Все они связаны с тем, что в красном костном мозге нарушены процессы образования тромбоцитов.
Например, сюда можно отнести некоторые виды анемий, метастазы рака, острый лейкоз, прием цитостатических медикаментов. Есть даже такие факторы, как радиация или злоупотребление алкоголем.
Например, при остром лейкозе болезнь кровеносной системы обеспечивает мутацию стволовой клетки костного мозга. Из-за этого она делится и начинает вытеснять кроветворные клетки. В результате уменьшается количество не только тромбоцитов, но и лейкоцитов, эритроцитов, лимфоцитов. Такое состояние имеет свое название — панцитопения. То есть иммунная тромбоцитопения в данном случае является его частью.
Если речь о влиянии медикаментов, то чаще всего снижение уровня тромбоцитов вызывают препараты из таких групп:
- противодиабетические,
- противовоспалительные,
- антипсихотики,
- антитиреоидные,
- антибиотики,
- диуретики,
- противосудорожные.
 Конечно, далеко не все лекарства и не во всех случаях способны вызвать такую реакцию, но это лишний повод задуматься о том, что никакие медикаменты не стоит назначать себе самостоятельно и пить без контроля лечащего врача.
Конечно, далеко не все лекарства и не во всех случаях способны вызвать такую реакцию, но это лишний повод задуматься о том, что никакие медикаменты не стоит назначать себе самостоятельно и пить без контроля лечащего врача.
Более того, есть еще и такой фактор, как повышенная чувствительность к некоторым медикаментам. Обычно он изначально определяется своеобразной генетической предрасположенностью, но встречается это довольно редко.
Когда мы говорим о радиации, то речь идет не только о пребывании человека в опасных зонах, но и о лечении лучевой терапией. При разрушении опухолей могут быть затронуты кроветворные клетки красного мозга, поэтому состояние, когда уровень тромбоцитов падает, может становиться побочным эффектом лечения онкологических заболеваний.
Развитие симптомов тромбоцитопении при злоупотреблении алкоголем чаще всего случается на фоне запоев и связано с высоким уровнем этилового спирта в крови. Он негативно и длительно воздействует на костный мозг и обычно вызывает временное понижение тромбоцитов. Если запои становятся частыми и слишком длительными, есть риск, что изменения будут необратимыми.
Тромбоцитопения это рак. Тромбоцитопения
Тромбоцитопения — это патологическое состояние организма, которое характеризуется уменьшением количества тромбоцитов в кровяном русле, и сопровождается повышенной кровоточивостью .
Ученые утверждают, что тромбоцитопения встречается довольно часто. В среднем это от 10 до 130 случаев, из 1000 анализов крови. ( http://nbuv.gov.ua/UJRN/simmed_2017_2_28 ).
В норме у здорового человека насчитывают 150-320*109/л тромбоцитов в крови. Их главная задача реагировать на любое повреждение целостности кожи или слизистых оболочек. Они отправляются к месту ранения, активируются и начинают формировать мелкие тромбы, что и закрывают собой брешь. Но существуют заболевания, что приводят к уменьшению количества этих клеток.
Это может происходить путем провоцирования патологического разрушения тромбоцитов, проблемами с образованием новых и повышенное использования существующих клеток.
Тромбоцитопения может проходить как самостоятельное заболевание, так и как отдельный симптом разных заболеваний, что влияют на систему свертывания крови.
Причины болезни
К причинам тромбоцитопении относят:
- Наследственные заболевания. Синдром Бернара-Сурьи, TAR-синдром, аномалии Мея-Хегглина и другие заболевания, что могут провоцировать патологические кровотечения.
- Заболевания, что нарушают создание новых тромбоцитов. Чаще всего, это связано с проблемами костного мозга, онкологическими заболеваниями, реакция на химические и радиоактивные элементы, лейкоз. А иногда даже на фоне злоупотребления алкоголем и наркотиками.
- Диагнозы, что провоцируют чрезмерное потребления тромбоцитов организмом. Ярким примером такого заболевания есть ДВС-синдром. Идет увеличения потребления тромбоцитов, и как следствие костный мозг повышает свою работу на образования новых клеток. Со временем он устает, его запасы истощаются и таким образом в крови не появляются новые тромбоциты.
- Увеличение размера селезенки. Дело в том, что большое количество тромбоцитов хранится селезенке, как в депо. Но когда ее размер патологически большой, она забирает на себя слишком много клеток, что приводит к уменьшению их в крови, а костный мозг в свою очередь не компенсирует недостачу.
- Аутоиммунная тромбоцитопения. Развивается, когда организм начинает уничтожать тромбоциты находящийся в крови.
- Медикаментозная тромбоцитопения. Некоторые группы препаратов могут разрушать тромбоциты или подавлять их образования в костном мозге. Например, длительный прием цитостатиков.
Тромбоциты понижены при ковиде. Риск тромбоцитопении и тромбоэмболии после вакцинации от Covid-19 и после перенесенного заболевания
Дизайн: ретроспективный анализ серии случай - самоконтроль.
Материалы и методы: были проанализированы данные около 30 миллионов пациентов, вакцинированных в период с 1 декабря 2020 по 24 апреля 2021г. База данных электронных историй болезней была интегрирована с базами Национальной службы статистики по регистрации летальных исходов, базой положительных результатов тестирования на SARS-CoV-2 и базой госпитализаций Национальной службы здравоохранения.
Среди проанализированных, 29 121 633 пациентам был введен первый компонент вакцины (19 608 008 вакцина Oxford – AstraZeneca (ChAdOx1 nCoV-19) и 9 513 625 вакцина Pfizer-BioNTech (BNT162b2 mNRA), 1 758 095 пациента имели положительный тест на SARS-CoV-2.
Первичными конечными точками были приняты госпитализация или смерть, связанная с тромбоцитопенией, венозной или артериальной тромбоэмболией в течение 28 дней после введения первого компонента вакцины или получения положительного теста на SARS-CoV-2.
Вторичными конечными точками были выбраны производные первичных: тромбоз мозгового венозного синуса, ишемический инсульт, инфаркт миокарда, другие редкие артериальные тромботические события.
Результаты:
В ходе исследования были установлены:
Увеличение риска развития тромбоцитопении после вакцинации препаратом ChAdOx1 nCoV-19 (отношение рисков 1.33; 95% доверительный интервал 1,19 – 1,47 на 8-14 день) и после положительного теста (5,27 , от 4,34 до 6,40 на 8-14 день);
Увеличение риска возникновения венозной тромбоэмболии после вакцинации препаратом ChAdOx1 nCoV-19 (1,10 , от 1,02 до 1,18 на 8-14 день) и после перенесенной инфекции (13,86 , от 12,76 до 15,05 на 8-14 день)
Увеличение риска артериальной тромбоэмболии после вакцинации BNT162b2 RNA (1,06, 1,01 – 1,10 на 15-21 день) и после перенесенной инфекции (2,02, 1,82 – 2,24 на 15-21 день).
Анализ вторичных точек показал:
Увеличение риска возникновения тромбоза мозгового венозного синуса после вакцинации ChAdOx1 nCoV=19 (4,01, 2,08 – 7,71 на 8-14 день) и после вакцинации BNT162b2 mRNA (3,58, 1,39 – 9,27 на 15-21 день) и после выявления положительного теста;
Увеличение риска ишемического инсульта после вакцинации BNT162b2 mRNA (1,12, 1,04 – 1,20 на 15-21 день) и после положительного теста;
Увеличение риска редких артериальных тромботических осложнений после ChAdOx1 nCoV-19 (1,21, 1,02 – 1,43 на 8-14 день) и после положительного теста.
Заключение
Увеличение риска возникновения гематологических и сосудистых нежелательных явлений, приводящих к госпитализации или смерти, наблюдались в коротких временных промежутках после введения первого компонента вакцины ChAdOx1 nCoV-19 и BNT162b2 mRNA. Увеличение риска было значимо выше и продолжительнее при перенесенной инфекции, чем при вакцинации в рамках указанной выборки пациентов.
Тромбоциты понижены причины. Причины снижения тромбоцитов в крови
Тромбоцитопения заболевание, которое можно быть самостоятельным, а может является проявлением какого-либо патологического состояния. Пациенты со пониженным уровнем тромбоцитов нуждаются в наблюдении и детальном обследовании, чтобы исключить все возможные болезни.
Низкий уровень тромбоцитов в крови, причины и последствия:
- Недостаточная выработка костным мозгом тромбоцитов и лейкоцитов: апластическая анемия; вирусные инфекция, приводящие к поражению костного мозга (ВИЧ, Гепатит, токсоплазмоз, мононуклеоз); мегалобластная анемия, вызванная дефицитом фолиевой кислоты; лейкоз; химиотерапия.
- Врожденная тромбоцитарная недостаточность: Синдром Вискотта-Олдрича; Синдром Фанкони; пороки сердечно-сосудистой системы; недоношенность ребенка, конфликт группы крови матери и ребенка; асфиксия.

- Слишком быстрая гибель тромбоцитов: синдром Верльгофа (беспричинная смерть тромбоцитов); аутоиммунные заболевания; отравление токсическим веществами; гиперспленизм.
- Нарушение тромбоцитарного кровотока: декомпенсированная сердечная недостаточность; цирроз печени; гепатомегалия.
Нередко тромбоцитопения проявляется во время вынашивания ребенка, поэтому гинеколог регулярно отправляет женщину на сдачу крови, для отслеживания уровня красных клеток. Пониженные тромбоциты на ранних сроках могут привести к выкидышу, а на поздних – к родам раньше положенного срока.
Тромбоцитопения увеличивает риск обильного кровотечения во время родов.
Пониженные тромбоциты могут стать причиной гестоза, состояния при котором увеличивается проницаемость сосудов. Жидкость уходит из крови, образуются отеки, почки начинают работать неправильно, повышает артериальное давление.